Выпадение слизистой уретры.
( Ю.Э.Рудин выдержки из автореферата диссертации к.м.н. 1992г.)
Выпадением слизистой уретры (ВСУ) или проляпсом называют смещение слизистой оболочки мочеиспускательного канала за пределы его наружного отверстия. Страдают девочки в предменструальном периоде и пожилые женщины в состоянии менопаузы. Заболевание редко встречается в урологической и гинекологической практике, мало знакомо практикующим врачам. Дети часто поступают в клинику с ошибочным диагнозом, нередко в поздние сроки заболевания с осложненными формами, что затрудняет адекватное лечение.
Множество гипотез этиологии проляпса слизистой говорит об отсутствии ясного представления о патогенезе ВСУ.
Основу исследования составил опыт лечения 45 девочек с ВСУ на базе урологического отделения ДГКБ Св.Владимира за период с 1981по 1991 годы. Дети поступили в клинику в возрасте от 1,5 до 10 лет. Выпадение слизистой уретры возникало чаще в сроки от 3 до 5 лет и от 7 до 9 лет, что соответствует периодам ускоренного роста ребенка. Проляпс слизистой возникал летом у подавляющего числа девочек, во время интенсивного роста и повышенной двигательной активности. Дети отличались астеническим типом телосложения. Гиперстенический тип наблюдали лишь у троих больных.
Девочки поступали в клинику в различные сроки от начала первых проявлений заболевания. В первые двое суток за помощью обратилось 9 детей, на 3-4 день-23, 5-7день-8, 8-10день -3, через месяц и более- 3 ребенка. Длительный догоспитальный период объяснялся скудной клинической картиной и диагностическими трудностями, возникающими у врачей поликлиник, незнакомых с заболеванием. Вследствие этого первичный диагноз часто был ошибочным (ушиб преддверия влагалища,аллергический отек вульвы, вагинальное кровотечение), что приводило к неадекватному лечению и развитию осложнений.
Тщательное изучение анамнеза позволило выявить следующие предрасполагающие факторы. Травма области промежности предшествовала заболеванию у 8 девочек. Частые запоры, понос, сильный кашель наблюдали у 9 пациенток. Заболевание у остальных возникло на фоне полного благополучия.
Клинические проявления выпадения слизистой уретры были различными. Первый, наиболее постоянный симптом заболевания - кровянисты выделения из половой щели. Все родители отмечали пятна крови на белье ребенка. Однако, у 7 девочек кровотечение приобретало угрожающий характер и сопровождалось падением гемоглобина., больные нуждались с гемостатической терапии. Вторым важным симптомом были дизурические расстройства – учащенные, болезненные мочеиспускания отмечались у половины детей, острая задержка мочи возникла у 6 девочек. Неполное опорожнение мочевого пузыря выявлено у 4 пациентов, признаки недержания мочи у 2 больных.
Наибольший интерес представляет оценка местных изменений. Принципиально важно определить положение выпавшей уретры по отношению к наружному отверстию мочеиспускательного канала. Вид проляпса, его форма и размер легли в основу составленной нами клинической классификации, которая облегчает выбор тактики лечения больных с выпадение слизистой уретры.
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВЫПАДЕНИЯ СЛИЗИСТОЙ УРЕТРЫ.
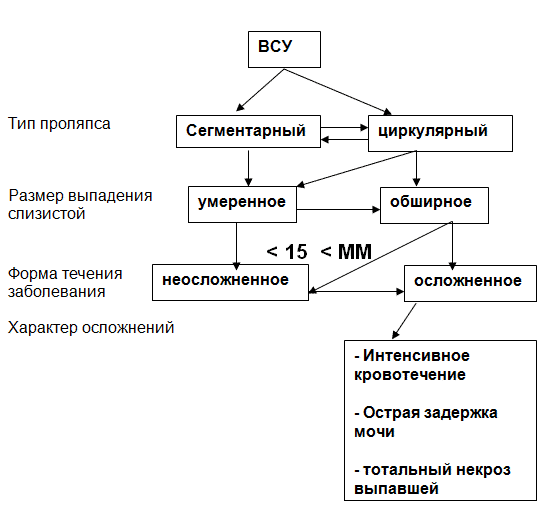 |
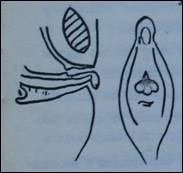
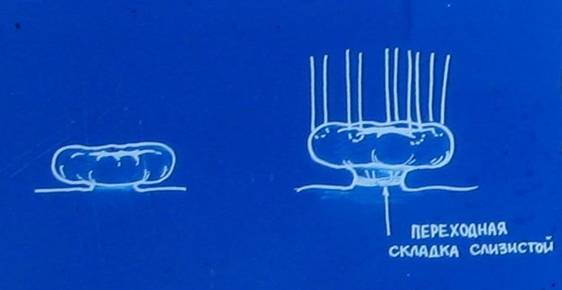
Анализ наших наблюдений позволяет выделить два основных типа проляпса – сегментарный и циркулярный (Рис.1).
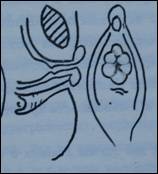
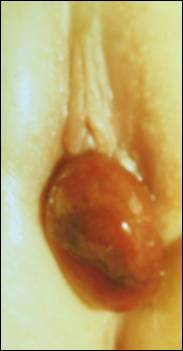
Циркулярное выпадение мы наблюдали у 29 девочек, наружное отверстие мочеиспускательного канала при этой форме проляпса располагалось в центре выпячивания. Наибольшую группу составили дети с умеренным выпадением слизистой (19), достигавшем в диаметре 10-15мм. Клинические проявления зависели от размера выпавшей слизистой, при умеренном размере проляпса наблюдались обильные кровянистые выделения и периодическая дизурия.
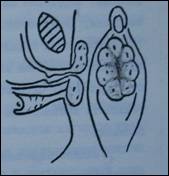
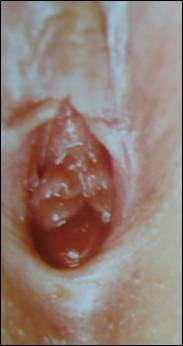
Наиболее выраженные симптомы заболевания отмечены при обширном выпадении слизистой (10), достигавшем 15-30мм в диаметре.
| Рис.1 Варианты ВСУ | ||
| Сегментарное 16 | циркулярное 29 | |
| Умеренное 19 | обширное 10 | |
 |
 |
 |
 |
 |
 |
Слизистая оболочка у этих детей значительно выступала за пределы половых губ, закрывая вход во влагалище. Наблюдались значительные нарушения микроциркуляции: венозный застой, выраженный отек, ишемия, нередко переходящая в очаговый или тотальный некроз слизистой оболочки. Поверхность выпавшей слизистой воспалена, покрыта налетами фибрина, наблюдались кровоточащии эрозии. Дети страдали учащенным мочеиспусканием, возникали затруднения в виде острой задержки мочи.
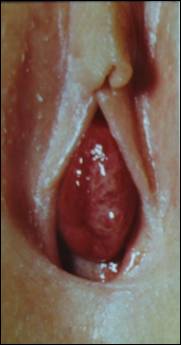
Сегментарное выпадение слизистой уретры отмечено у 15 девочек. Наружное отверстие мочеиспускательного канала при этом типе проляпса располагалось в непосредственной близости от выпячивания, участки выпавшей слизистой локализовались преимущественно по задней полуокружности уретры. Дети с сегментарным прояпсом поступали в отделение с минимальными клиническими проявлениями. Умеренную геморрагию при контакте со слизистой наблюдали у всех больных, нарушения микроциркуляции и воспалительные явления – у половины, дизурические нарушения были эпизодическими.
Анализ клинического материала выявил прямую зависимость степени нарушения микроциркуляции выпавшей слизистой от ее размера, активности воспалительного процесса, от продолжительности заболевания и интенсивности кровотечения от стадии воспаления.
Условно выделены две группы больных с осложненной и неосложненной формой течения заболевания. Осложненными считаются такие состояния детей, которые требуют оказания срочной помощи. При интенсивном кровотечении проводят гемостатическую терапию, при острой задержке мочи показана катетеризация мочевого пузыря, при тромбозе сосудов выпавшей слизистой с некрозом ее ткани необходима спазмолитическая терапия и мероприятия по восстанолению микроциркуляции, либо выполнение операции в случае некроза ВСУ.
Выделение двух типов проляпса носит условный характер. Циркулярное и сегментарное выпадение слизистой являются последовательными стадиями одного заболевания. Чрезмерное повышение внутрибрюшного давления в сочетании со спазмом наружного сфинктера и нарастающим отеком слизистой способствуют переходу сегментарного выпадения в циркулярное. Напротив, при консервативном лечении выпадение слизистой может трансформироваться в сегментарное. Наши наблюдения не позволяют согласиться с мнением авторов, относящих к проляпсу слизистой лишь циркулярный тип выпадения (G.R.Jekins 1984; S.B.Owens 1968).
Обследование больных с проляпсом слизистой уретры проводилось по предложенной схеме: изучение анамнеза, тщательный осмотр области уретры с подробной оценкой местных изменений и измерением размера проляпса, клинико-лабораторные исследования, рентгенологические методы исследования (экскреторная урография, микционная цистоуретрография), функциональное исследование мочевого пузыря (ретроградная цистоманометрия,урофлоуметрия), эндоскопическое исследование (цистоуретроскопия), морфологическое изучение ткани выпавшей слизистой. Ряд из перечисленных исследований носили поисковый характер и в дальнейшем не вошли в разработанный план обследования детей с ВСУ.
Из анамнеза особое внимание уделяли сведениям о сроках заболевания, установлению точной продолжительности болезни и эпизодов проляпса в прошлом.
Лабораторное исследование включало: клинический и биохимический анализ крови, общий анализ мочи, анализ мочи по Нечипоренко и посев мочи. Существенных отклонений от нормы не выявлено.
Экскреторная урография и цистография выполнена 15 больным. Функция почек своевременная, деформации ЧЛС и признаков нарушения пассажа мочи не обнаружено. Уретра на цистограммах имела цилиндрическую или коническую форму. Незначительное сужение мочеиспускательного канала в дистальном отделе отмечено у трех девочек с обширным выпадение слизистой уретры. Рентгенологические методы оказались малоинформативными и в плане обследования больных с ВСУ не обязательными. Показанием у их использованию в настоящее время являются изменения в анализах мочи в сочетании с признаками деформации, расширения ЧЛС почки по данным УЗИ.
Функциональное обследование мочевого пузыря и уретры проведено на аппарате «DISA» 17 больным и включало: изучение ритма спонтанных мочеиспусканий, ретроградную цистометрию и урофлоуметрию. Нормальный ритм мочеиспусканий выявлен у 12 из 17 обследованных, гипорефлекторный тип пузырного рефлекса отмечен у четырех девочек, гиперрефлекторный тип – у одного ребенка.
Выявленные отклонения подтверждены ретроградной цистометрией, у четырех девочек отмечено повышение порога чувствительности и порога рефлекторной возбудимости. Первый позыв на мочеиспускание возникал при наполнении мочевого пузыря до 205-385мл. Максимальный объем составил 625мл (407-625мл.), внутрипузырное вопротивление – 2,1 (2,1-3,2)см водного столба на 50мл.
Признаки гиперрефлекторного мочевого пузыря обнаружены у одного ребенка. При исследовании отмечено уменьшение порога чувствительности – первый позыв на мочеиспускание возник при объеме 37мл, второй – 87мл, а повышение базового сопротивления достигло 7,1.
Урофлоуметрия выполнена 17 девочкам. Снижение средней скорости мочеиспускания по сравнению с нормальными показателями выявлено у 10 из 17 обследованных. Отмечена отчетливая зависимость снижения потока мочи с увеличением размера проляпса.
Проведенное функциональное обследование позволяет предположить, что нейрогенный нарушения мочевого пузыря по гипо – или гиперрефлекторному типу могут создавать предпосылки для возникновения проляпса слизистой. Переполнение детрузора мочой, редкие вялые мочеиспускания в сочетании с постоянными запорами, обусловленные частичной парасимпатической денервацией, могут способствовать выпадению слизистой. С другой стороны частые незаторможенные мочеиспускания малыми порциями также создают условия для проляпса слизистой уретры. Нейрогенные нарушения мочевого пузыря, очевидно, нельзя считать последствиями выпадения слизистой, а скорее можно отнести к разряду предрасполагающих факторов.
Эндоскопическое исследование слизистой мочевого пузыря и уретры провели 32 девочкам жесткой оптикой фирмы «Storz». Наружное отверстие мочеиспускательного канала независимо от размера выпавшей слизистой свободно пропускало эндоскоп 11-13 Сн, признаков грубого стеноза уретры не выявлено. Отмечена большая подвижность слизистой уретры по задней полуокружности при введении и извлечении оптики у все больных. Выпавшая слизистая передней полуокружности наружного отверстия уретры имела меньшую подвижность, очевидно, за счет более плотной фиксации передней стенки уретры с лонным сочленением. Слизистая оболочка часто воспалена и отечна. Обрашала внимание выраженная продольная складчатость в дистальном отделе мочеиспускательного канала, перимущественно по задней стенке. Отмечен изгиб уретры выпуклость кзади, огибающий лонное сочленение. Осмотр мочевого пузыря у больных с ВСУ не выявил особенностей расположения анатомических ориентпров треугольника Льето. Воспалительные изменения слизистой пузыря отмечены у 7 девочек. Признаки катарального цистита у 4-х из них, фолликуляр-ного – в трех наблюдениях.
Морфологическому изучению подвергли слизистую оболочку 18-ти больных в возрасте от 1,5 до 10 лет, иссеченную во время операции или взятую путем биопсии при цистоскопическом исследовании. В целях определения различий в строении слизистой в норме патологии изучена нормальная анатомия детской уретры на материале аутопсий 6 девочек, умерших от заболеваний , не связанных с патологией мочевыделительной системы.
Сравнивая препараты нормальной и выпавшей слизистой оболочки выявлен чешуйчатый эпителий на проксимальном срезе, в дистальных отделах ВСУ наблюдается интенсивное разрастание переходного эпителия вглубь слизистой. В проябирующих сегментах обнаружены скопления сосудистых образований «кавернозных тел» с перивазальными кровоизлияниями. Концентрация их, распространяясь несколько проксимально, достигает максимума в дистальных отделах. Омечено значительное уменьшение соединительно тканных волокон в строме слизистой. Многочисленные железы, залегающие в иссеченной слизистой оболочке уретры, резко расширены, иногда кистозно, без уплотнения эпителиальной выстилки, просвет желез содержит слизь. Представленные особенности строения слизистой можно отнести к разряду главных предрасполагающих факторов заболевания.
Анализ сведений, собранных о данном патологическом состоянии, позволяет отнести выпадение слизистой уретры к дисфункциям диспропорций роста детского организма (С.Я.Долецкий ,1984). Подобно другим диспропорциям роста (подвывих головки лучевой кости, инвагинация кишечника, болезнь Пертеса, пузырномочеточниковый рефлюкс и др.) выпадение слизистой уретры встречается в подавляющем случае в строго определенный период жизни ребенка и объясняется анатомическими и физиологическими изменениями в структуре органа или ткани в период его роста, созревания и начала полноценной функции. Сами по себе процессы диспропорционального роста естественны для организма и у большинства детей не являются патологическим состоянием, но в ряде случаев, при особом стечении обстоятельств и сочетании предрасполагающих факторов, возможно развитие заболевания.
Начало активной секреторной функции слизистых желез уретры, очевидено, приводит к набуханию слизистой оболочки, которая у астеников непрочно соединена с подслизистым слоем мочеиспускательного канала вследствие недостатка соединительной ткани и слабости связочного аппарата. Первоначально возникающее незначительное сегментарное выпадение слизистой под воздействием предрасполагающих факторов переходит в циркулярное с развитием воспалительных и циркуляторных нарушений. Морфологические особенности строения слизистой облочки детей, страдающих ВСУ, лежит в основе этого патологического процесса.
Лечение выпадения слизистой уретры проводили консервативным и оперативным методами. На ранних этапах нашей работы предпочитения отдавали хирургическому пособию. Консервативную терапию проводили в скромных объемах лишь с целью подготовки больных с осложненнийми формами к операции. В дальнейшем был разработан комплекс консервативной терапии, который при сегментарном типе проляпса позволял добиться полного вправления слизитой без оперативного вмешательства. В настоящее время лечение всех больных начинают с консервативной терапии, включающей: полупостельный режим, теплые сидячие ванночки с растворами антисептиков и лечебных трав, мазевые прокладки с антибиотиками, назначение уросептиков, физиотерапевтические процедуры.
Консервативные мероприятия в полном объеме проведены 16 девочкам. Эффект от консервативного лечения оценивали спустя 5-7 дней, этот срок был достаточным для достижения положительного результата в виде значительного восстановления микроциркуляции, устранения воспалительный явлений выпавшей слизистой, наблюдалась отчетливая тенденция к вправлению ее в просвет уретры.
Полное самостоятельное вправление проляпса наступило у 7 детей, три девочки выписаны домой на фоне заметного улучшение и выздоровление их наступило дома спустя 3-5 недель на фоне продолженного консервативного лечения. Неудовлетворительный результат отмечен у 6 больных с ВСУ больших размеров, детям потребовалась операция.
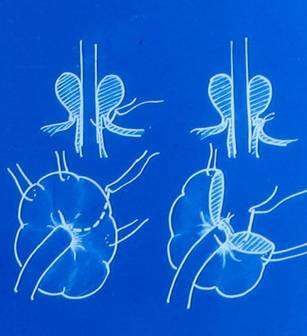
Оперативное лечение ВСУ проведено 37 девочкам. Первоначально иссечение пролябирующей слизистой выполнялось по распространенной методике Kelly-Burnam (1914) (Рис.2). Методика предполагает иссечение выпавшей слизистой и сопоставление слизистой уретры с наружным отверстием мочеиспускательного канала кетгутом.
 |
| Рис.2 Операция Kelly-Burnam. |
Четыре осложнения в виде кровотечения, стеноза уретры (2), рецидива выпадения слизистой заставили нас разработать меры их профилактики. Применение новых технических приемов олегчило выбор правильного объема резекции слизистой, ее мобиизацию из просвета уретры и надежную фиксацию у коже наружного отверстия (заявка №4825973/14, положительное решение от 30.04.1991).
М е т о д и к а о п е р а ц и и.
Хирургическое вмешательство начинали с введения уретрального катетера Фолея и наложения 6 провизорных лигатур-держалок на выпавшую слизистую соответственно 2-4-6-8-10-12 часам условного циферблата, особым образом, (выполняли вкол иглы в вершину выпавшей слизистой – выкол у основания)для дополнительной мобилизации слизистой из просвета уретры (рис.3).
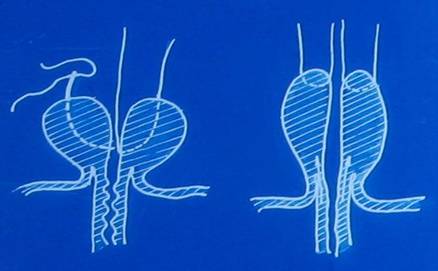 |
| Рис.3 Схема наложения мобилизующих слизистую лигатур держалок. |
Вкол иглы в верхушку выпавшей слизистой, выкол у основания изнутри.
В отличие от операции Kelly-Burnam отсутствовала необходимость в вертикальном разрезе кожи на 12 часах из-за опасности повреждения передней порции мышц сфинктера мочевого пузыря и парауретрального венозного сплетения. Использование лигатур позволило выполнить эту операцию без широкого рассечения кожи. Граница разреза проходила строго по переходной складке слизистой, представленной соединительнотканной бороздкой, которая в виде талии обхватывает вывернутую оболочку слизистой (Рис.4).
 |
| Рис.4. Определение объема резекции ВСУ. |
Отклонение от этого ориентира может привести к оставлению части слизистой и развитию рецидива. Чрезмерное иссечение с захватом мышечного слоя опасно возникновением кровотечения из параутерального венозного сплетения, которое особенно выражено по задней стенке уретры. Резекцию пролябирующей ткани проводили последовательно, по сегментам между двумя соседними лигатурами (Рис.5).
Перед отсечением сегмента слизистай ниже линии разреза накладывали шов (кетгут, моносин 5/0), фиксирующий слизистую в просвете уретры к коже наружного отверстия.
Таким образом, предложенная модификация отличается тем, что иссечение пролябирующей слизистой сцелью предупреждения осложнений выполняют на уретральном катетере по строго оперделенному ориентиру (переходной складке слизистой), используют лигатуры держалки для дополнительной мобиизации слизистой из просв5та уретры и резецируют выпавшую слизистую ткань посегментно после предварительного прошивания.
 |
| Рис. 5. Этапы посегментного иссечения ВСУ |
Иссечение слизистой в по нашей методике выполнили 25 больным, осложнение в виде рецидива сегментарного ВСУ наблюдали у одного ребенка. Характер осложнений оперативного лечения представлен в таблице №1.
Зависимость характера осложнений от метода операции.
|
Методика операции |
Число операций |
Характер осложнений |
Всего: |
||
|
кровотечение |
Стеноз Нар.отв.уретры |
Рецидив ВСУ |
|||
|
Иссечение ВСУ по Kelly-Burnam |
12 |
1 |
2 |
1 |
4 |
|
Иссечение ВСУ В нашей модификации |
25 |
- |
- |
1 |
1 |
|
Итого: |
37 |
1 |
2 |
2 |
5 |
Ближайшие результаты лечения ВСУ показали, что консервативное лечение наиболее эффективно при сегментарном проляпсе, циркулярное выпадение слизистой обширных размеров излечить консервативно, обычно, не удается. Оперативное вмешательство успешно во всех случаях, но в ряде наблюдений сопровождается осложнениями. Причиной стеноза наружного отверстия, кровотечения, рецидива проляпса были недостатки традиционной методики Kelly-Burnam, технические погрешности в выполнении отдельных этапов операции, тактические ошибки в послеоперационном ведении больных. Осложнения не повлекли за собой серьезных последствий и во всех случаях были устранены консервативными мероприятиями.
Предложенная модификация иссечения ВСУ (Патент на способ операции № 4825973/14 от 30.04.91), разработанная схема пред- и послеоперационного лечения больных позволили снизить число послеоперационных осложнений.
Отдаленные результаты лечения ВСУ оценены у 39 из 45 больных в сроки от 6 мес. До 9 лет. Хорошим отдаленным результатом считали полное выздоровление, отсутствие рецидива заболевания за контрольный период, нормальные показатели урофлоуметрии, отсутствие дизурических явлений и нормальные показатели анализов крови и мочи.
Удовлетворительным результатом считали возможный рецидив заболевания в минимальной форме ( сегментарный проляпс), устраненный без оперативного вмешательства под воздействием консервативных мероприятий. Наличие выраженных дизурических явлений на протяжении длительного времени, признаки умеренного стеноза наружного отверстия уретры, не требующие оперативной коррекции (сохранная эвакуаторная функция мочевого пузыря, нормальные показатели урофлоуметрии)..
Неудовлетворительный результат получен у двоих детей с многократным рецидивом проляпса слизистой. Дважды проведенный курс консервативного лечения давал кратковременный эффект, для радикального лечения потребовалась операция.
В группе оперированных больных хороший результат получен у 27 из 29 обследованных детей, удовлетворительный - двух девочек. В одном случае это был стеноз наружного отверстия уретры, потребовавший проведения противорубцовой терапии и бужирования. Контрольное обследование спустя 6 лет выявило признаки умеренного стеноза наружного отверстия уретры при сохраненной эвакуаторной функции мочевого пузыря и нормальном потоке мочи. В другом – ребенок длительное время ( более 6 месяцев) страдал дизурическими нарушениями в виде учащенного болезненного мочеиспускания. Проведение нескольких курсов физиотерапевтического лечения, тепловые процедуры и седативные препараты устранили нарушения.
Анализ отдаленных результатов показал, что оперативное лечение при ВСУ более эффективно и чаще дает положительный результат. Осложнения хирургических вмешательств хотя и редки, но более серьезны. Консервативная терапия продолжительна, часто не радикальна, но не связана с операционно-анестезиологическим риском и опасными осложнениями. Каждый метод имеет преимущества и недостатки. Выбор метода лечения проводят строго по показаниями и в зависимости от типа, размера и формы проляпса.
В Ы В О Д Ы :
- ВСУ клинически подразделяют на сегментарное и циркулярное, обширного и умеренного размера с осложненным и неосложненным течением. В зависимости от стадии патологического процесса возможен переход одной формы выпадения в другую. Подобный подход позволяет правильно оценить состояние больного и определяет тактику лечения.
- План обследования больных с ВСУ включает, помимо визуальной оценки выпадения и лабораторных анализов, цистоуретроскопию, функциональное исследование мочевого пузыря и морфологическое изучение выпавшей слизистой, которое подтверждает диагноз и исключает онкологическую патологию.
- Выпавшая лизистая оболочка уретры в отличие от номальной обладает характерными морфологическими признаками: скопление сосудистых образований « кавернозных тел», малое количество соединительнотканных волокон, разрастание многослойного плоского эпителия и кистозное расширение желех, что в совокупности свидетельствует о врожденном фоне возникновения страдания.
- Нейрогенные нарушения функции мочевого пузыря по гипо- и гиперрефлекторному типу, выявленные при функциональном обследовании больных, предрасполагают к развитию ВСУ.
- Выбор метода лечения зависит от типа, размера проляпса и наличия осложнений. Консервативная терапия показана всем больным с ВСУ. Показаниями к хирургическому вмешательству служит некроз выпавшей слизистой, повторное рецидивирование выпадения, а также неэффективность консервативной терапии.
- Отдаленные результаты лечения ВСУ показали, что консервативная терапия успешна более чем у половины больных. Оперативное лечение дает благоприятные результаты во всех наблюдениях, единичные осложнения его не относятся к разряду серьезных и не требуют хирургической коррекции.





